Záťaž spôsobená schizofréniou
- Schizofrénia patrí medzi 25 hlavných príčin pracovnej neschopnosti na svete.
- Očakávaná dĺžka života pacientov so schizofréniou je o 10 – 25 rokov kratšia ako v bežnej populácii.
- Zdravotné, spoločenské a ekonomické dôsledky schizofrénie pre pacientov, rodiny, opatrovateľov a spoločnosť sú obrovské
V tejto časti
Spoločenská a ekonomická záťaž
Aj keď je schizofrénia porucha s relatívne nízkou prevalenciou, patrí medzi 25 hlavných príčin pracovnej neschopnosti. Aj pri najlepších postupoch liečby sú výsledky často suboptimálne, čo je spôsobené komplexnosťou poruchy a širokou škálou jej dôsledkov.
Aj keď vo svete existujú značné rozdiely medzi nákladmi a využívaním služieb v súvislosti so schizofréniou, globálna ekonomická záťaž spôsobená schizofréniou je obrovská. Hlavnú časť nákladov predstavujú priame náklady na zdravotnú starostlivosť (napr. náklady na hospitalizáciu, ambulantnú starostlivosť, návštevy na pohotovosti, lieky na predpis), priame náklady netýkajúce sa zdravotnej starostlivosti (napr. vymáhanie práva, útulky pre bezdomovcov) a nepriame náklady (napr. nezamestnanosť, strata produktivity, predčasná mortalita, čas opatrovateľa). Nedávne analýzy vykonané na účely stanovenia odhadu nákladov na schizofréniu zahŕňajú systematický prehľad štúdií z 24 krajín v 4 oblastiach (Európa, USA, Ázia a Tichomorie, Afrika), kde sa ročné náklady pohybovali od 94 do 102 miliárd USD.2
V ďalšej štúdii vykonanej v USA odhadované náklady na schizofréniu v roku 2013 dosiahli 155,7 miliárd USD, pričom najviac sa na nich podieľali náklady spojené s nezamestnanosťou (38 %), stratou produktivity (34 %) a priame náklady na zdravotnú starostlivosť (24 %).3 Hlavnú časť nadmerných nákladov v týchto analýzach tvorili nepriame náklady na zdravotnú starostlivosť.
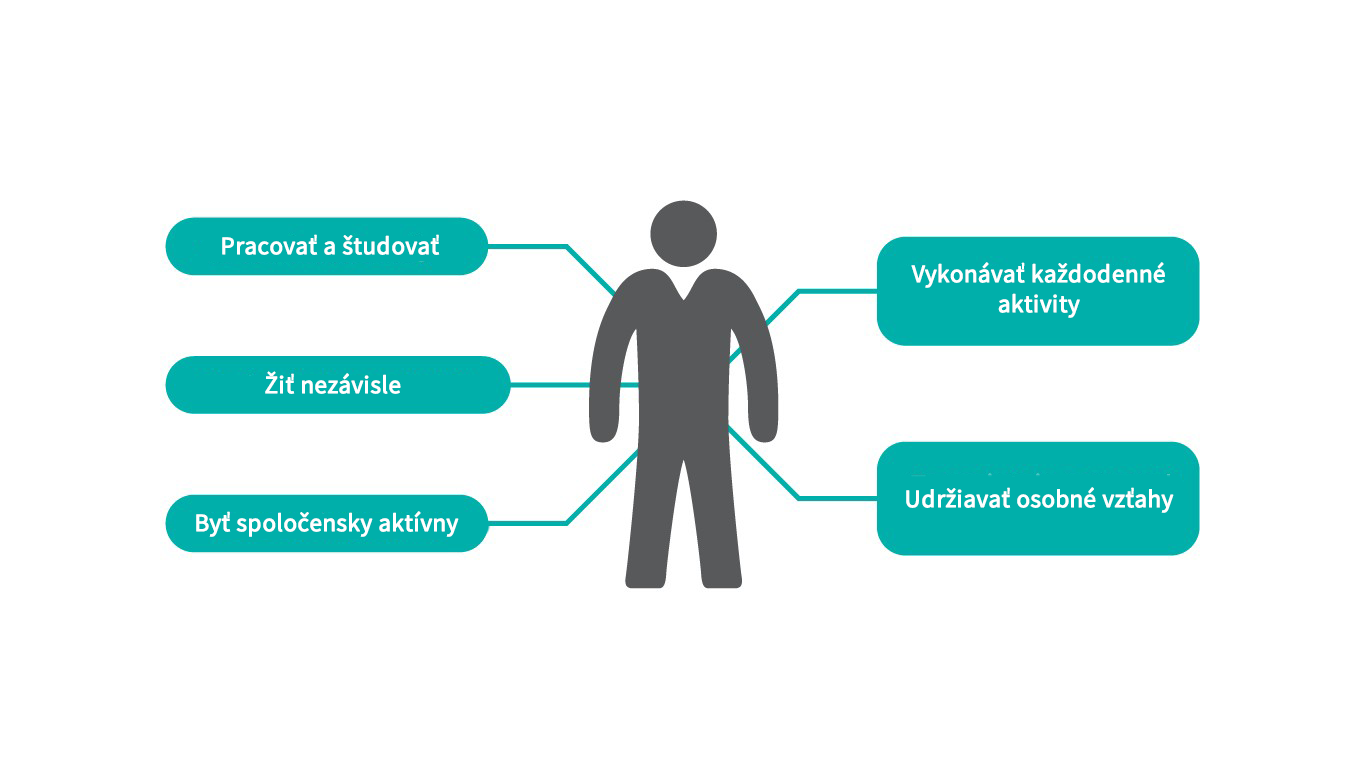
Záťaž pre človeka
U pacientov so schizofréniou môže pokles mentálnych funkcií a sociálnych vzťahov viesť v priebehu času k sociálnej izolácii, stigmatizácii, väčšiemu funkčnému a kognitívnemu poškodeniu, zníženiu kvality života a zlému fyzickému zdraviu, čo predstavuje záťaž nielen pre osoby so schizofréniou, ale aj pre ich opatrovateľov a rodiny.4, 5
Pacienti
K predčasnej mortalite pacientov so schizofréniou prispieva viacero faktorov. Priemerná očakávaná dĺžka života ľudí so schizofréniou je o 10 – 25 rokov kratšia ako v bežnej populácii.6
Okrem toho retrospektívna americká databáza preukázala, že dospelí pacienti so schizofréniou umierali počas sledovania viac ako 3,5-krát častejšie než bežná populácia.7 Hlavnými faktormi spojenými s nadmernou predčasnou mortalitou pacientov so schizofréniou sú nezdravý životný štýl, zlé fyzické zdravie, 12-krát vyššie riziko samovraždy a vedľajšie účinky antipsychotík.8, 9
Ľudia so schizofréniou majú nielen častejšie ako ostatní kardiovaskulárne rizikové faktory, ako sú nadváha/obezita, vysoký krvný tlak a metabolický syndróm, ale takisto sa im menej často dostáva preventívnej starostlivosti.10, 11 Navyše užívanie niektorých antipsychotík druhej generácie môže prispievať k nárastu telesnej hmotnosti a následne k vzniku metabolického syndrómu,12 ktorý je spojený s 2-násobným až 3-násobným zvýšením kardiovaskulárnej mortality a 2-násobným zvýšením celkovej mortality.13 Vzhľadom na to, že množstvo prípadov predčasných úmrtí pri schizofrénii súvisí s preventabilnými rizikovými faktormi, mali by základné terapeutické ciele u pacientov so schizofréniou zahŕňať dobré celkové telesné zdravie, lepšiu dostupnosť lekárskej starostlivosti a lepšie vykonávanie screeningu.14
Schizofrénia je veľmi heterogénne ochorenie, ktoré môže na jednej strane u niektorých pacientov skončiť úplným zotavením a na druhej strane potrebou komplexnej starostlivosti.
Úplné zotavenie nie je, žiaľ, pri schizofrénii obvyklým výsledkom15 a pacienti majú často ťažkosti s udržaním sociálnych väzieb, trvalého zamestnania a nezávislosti od starostlivosti druhých.16 Aj potom, ako pacienti dosiahnu remisiu psychotických symptómov, často u nich pretrváva deficit, pretože funkčné výsledky z veľkej časti závisia od prítomnosti a závažnosti kognitívnych a negatívnych symptómov, ktoré sa liečia ťažko.17 Ako možno očakávať, pacienti so schizofréniou majú nižšiu kvalitu života ako bežná populácia a zhoršenie sa prehlbuje s dĺžkou trvania ochorenia, prítomnosťou negatívnych symptómov a príznakov depresie, vedľajšími účinkami medikácie a chýbajúcou podporou zo strany rodiny. Uvádza sa, že medzi pacientmi so schizofréniou majú vyššiu kvalitu života mladí ľudia, ženy, jedinci žijúci v manželskom zväzku a jedinci s nižším vzdelaním. Kvalitu života môže zvýšiť aj liečba antipsychotikami s dobrým profilom znášanlivosti v kombinácii s psychosociálnou liečbou.18, 19
Negatívne symptómy prispievajú k záťaži spôsobenej schizofréniou20 – 25
Negatívne symptómy sú všeobecne považované za významný prediktor zlých výsledkov pri schizofrénii. Znamenajú veľkú záťaž z dôvodu svojej všadeprítomnosti, pretrvávania, väzby na zlé funkčné výsledky, zvýšených nákladov v dôsledku vyššieho využitia zdravotnej starostlivosti a nepriaznivého vplyvu na kvalitu života.26, 27
V rámci skupiny negatívnych symptómov je zrejme najdôležitejším prediktorom funkčného zhoršenia nedostatok motivácie, pričom dôkazy ďalej naznačujú potenciálnu interakciu medzi negatívnymi symptómami a kognitívnymi symptómami z hľadiska zhoršeného fungovania.28
Nedostatok účinných možností liečby negatívnych symptómov je významná nepokrytá medicínska potreba, ktorá zvyšuje záťaž spôsobenú schizofréniou.
Opatrovatelia
Pacienti so schizofréniou často potrebujú rozsiahlu pomoc pri osobnej starostlivosti, užívaní liekov a každodenných činnostiach.4 Väčšinu opatrovateľov o pacientov so schizofréniou tvoria členovia rodiny. V prieskume boli v 68 % prípadov opatrovateľmi rodičia, v 12 % súrodenci, v 7 % manžel alebo manželka a v 7 % deti alebo vnúčatá.29 Na opatrovateľov môže nepriaznivo pôsobiť pracovné preťaženie doma, poruchy spánku, finančné problémy, menej voľného času, stigmatizácia a sociálna izolácia.4 Štúdie preukázali, že mnoho opatrovateľov čelí významnej kognitívnej, psychologickej (napr. úzkosť, depresia), sociálnej (napr. stigmatizácia, izolácia) a finančnej záťaži.30 – 32 Produktivita práce a kariéra opatrovateľov trpí, keďže musia opustiť svoje zamestnanie alebo si skrátiť pracovnú dobu, aby sa mohli o chorého starať.
Znížená kvalita života opatrovateľov v číslach32
Ako možno očakávať, závažnosť symptómov, úroveň pracovnej neschopnosti pacienta a nepriateľstvo sú spojené s vyššou záťažou pre rodinu,33, 34 ale štúdie priniesli nejednoznačné výsledky týkajúce sa vzťahu medzi pozitívnymi a negatívnymi symptómami a záťažou opatrovateľov. Zatiaľ čo niektoré štúdie preukázali súvislosť medzi pozitívnymi symptómami a väčším narušením rodinného života a záťažou pre rodinu, iné zistili, že viac času a energie stojí opatrovateľov riešenie problémov s motiváciou.35 – 37
Literatúra
- Vos, T. et al. Global, regional, and national incidence, prevalence, and years lived with disability for 328 diseases and injuries for 195 countries, 1990-2016: A systematic analysis for the Global Burden of Disease Study 2016. Lancet 390, 1211–1259 (2017).
- Chong, H. Y. et al. Global economic burden of schizofrenie: A systematic review. Neuropsychiatr. Dis. Treat. 12, 357–373 (2016).
- Cloutier, M. et al. The economic burden of schizofrenie in the United States in 2013. J. Clin. Psychiatry 77, 764–771 (2016).
- Millier, A. et al. Humanistic burden in schizofrenie: A literature review. J. Psychiatr. Res. 54, 85–93 (2014).
- Kahn, R. S. et al. Schizophrenia. Nat. Rev. Dis. Prim. 1, 1–23 (2015).
- Laursen, T. M., Nordentoft, M. & Mortensen, P. B. Excess Early Mortality in Schizophrenia. Annu. Rev. Clin. Psychol. 10, 425–448 (2014).
- Olfson, M., Gerhard, T., Huang, C., Crystal, S. & Stroup, T. S. Premature mortality among adults with schizofrenie in the United States. JAMA Psychiatry 72, 1172–1181 (2015).
- Laursen, T. M., Munk-Olsen, T. & Vestergaard, M. Life expectancy and cardiovascular mortality in persons with schizofrenie. Curr. Opin. Psychiatry 25, 83–88 (2012).
- Saha, S., Chant, D. & McGrath, J. A systematic review of mortality in schizofrenie: Is the differential mortality gap worsening over time? Arch. Gen. Psychiatry 64, 1123–1131 (2007).
- De Hert, M. et al. Cardiovascular disease and diabetes in people with severe mental illness position statement from the European Psychiatric Association (EPA), supported by the European Association for the Study of Diabetes (EASD) and the European Society of Cardiology (ESC) Eur. Psychiatry 24, 412–424 (2009).
- Docherty, M., Stubbs, B. & Gaughran, F. Strategies to deal with comorbid physical illness in psychosis. Epidemiol. Psychiatr. Sci. 25, 197–204 (2016).
- Remington, G. Schizophrenia, antipsychotics, and the metabolic syndrome: Is there a silver lining? Am. J. Psychiatry 163, 1132–1134 (2006).
- Lakka, H. M. et al. The metabolic syndrome and total and cardiovascular disease mortality in middle-aged men. J. Am. Med. Assoc. 288, 2709-2716 (2002).
- Suetani, S., Rosenbaum, S., Scott, J. G., Curtis, J. & Ward, P. B. Bridging the gap: What have we done and what more can we do to reduce the burden of avoidable death in people with psychotic illness? Epidemiol. Psychiatr. Sci. 25, 205–210 (2016).
- Jääskeläinen, E. et al. A systematic review and meta-analysis of recovery in schizofrenie. Schizophr. Bull. 39, 1296–1306 (2013).
- Harvey, P. D. Assessing disability in schizofrenie: tools and contributors. J. Clin. Psychiatry 75, e27 (2014).
- Reichenberg, A. et al. The course and correlates of everyday functioning in schizofrenie. Schizophr. Res. Cogn. 1, e47–e52 (2014).
- Bobes, J., García-Portilla, P., Sáiz, P. A., Bascarán, T. & Bousoño, M. Quality of life measures in schizophrenic patients. Dialogues Clin. Neurosci. 9, 215e-216e (2007).
- Bobes, J. & Garcia-Garcia, M. Quality of life in schizofrenie. in Quality of Life in Mental Disorders (eds. Katschnig, H., Freeman, H. & Sartorius, N.) 153–168 (John Wiley & Sons Ltd, 2005).
- Alonso, J. et al. Health-related quality of life (HRQL) and continuous antipsychotic treatment: 3-year results from the schizofrenie health outcomes (SOHO) study. Value Heal. 12, 536–543 (2009).
- Harvey, P. D. et al. Functional impairment in people with schizofrenie: Focus on employability and eligibility for disability compensation. Schizophr. Res. 140, 1–8 (2012).
- Rabinowitz, J. et al. Negative symptoms in schizofrenie – the remarkable impact of inclusion definitions in clinical trials and their consequences. Schizophr. Res. 150, 334–338 (2013).
- Kirkpatrick, B. & Buchanan, R. W. Anhedonia and the deficit syndrome of schizofrenie. Psychiatry Res. 31, 25–30 (1990).
- Fenton, W. S. & Mcglashan, T. H. Natural History of Schizophrenia Subtypes: II. Positive and Negative Symptoms and Long-term Course. Arch. Gen. Psychiatry 48, 978–986 (1991).
- Rabinowitz, J. et al. Negative symptoms have greater impact on functioning than positive symptoms in schizofrenie: Analysis of CATIE data. Schizophr. Res. 13, 147–150 (2012).
- Tandon, R. & Jibson, M. Negative symptoms of schizofrenie: How to treat them most effectively. Curr. Psychiatr. 1, 36–42 (2002).
- Sicras-Mainar, A., Maurino, J., Ruiz-Beato, E. & Navarro-Artieda, R. Impact of negative symptoms on healthcare resource utilization and associated costs in adult outpatients with schizofrenie: A population-based study. BMC Psychiatry 14, 225 (2014).
- Foussias, G., Agid, O., Fervaha, G. & Remington, G. Negative symptoms of schizofrenie: Clinical features, relevance to real world functioning and specificity versus other CNS disorders. Eur. Neuropsychopharmacol. 24, 693–709 (2014).
- The National Alliance on Mental Illness. Schizophrenia: Public Attitudes, Personal Needs Views from People Living with Schizophrenia, Caregivers, and the General Public. (2008).
- Chan, S. W. chi. Global Perspective of Burden of Family Caregivers for Persons With Schizophrenia. Arch. Psychiatr. Nurs. 25, 339–349 (2011).
- Gutiérrez-Maldonado, J., Caqueo-Urízar, A. & Kavanagh, D. J. Burden of care and general health in families of patients with schizofrenie. Soc. Psychiatry Psychiatr. Epidemiol. 40, 899–904 (2005).
- Hayes, L., Hawthorne, G., Farhall, J., O’Hanlon, B. & Harvey, C. Quality of Life and Social Isolation Among Caregivers of Adults with Schizophrenia: Policy and Outcomes. Community Ment. Health J. 51, 591–597 (2015).
- Awad, A. G. & Voruganti, L. N. P. The burden of schizofrenie on caregivers: A review. Pharmacoeconomics 26, 149–162 (2008).
- Magliano, L. et al. The impact of professional and social network support on the burden of families of patients with schizofrenie in Italy. Acta Psychiatr. Scand. 106, 291–298 (2002).
- Mantovani, L. M. et al. Family burden in schizofrenie: the influence of age of onset and negative symptoms. Trends Psychiatry Psychother. 38, 96–99 (2016).
- Grandón, P., Jenaro, C. & Lemos, S. Primary caregivers of schizofrenie outpatients: Burden and predictor variables. Psychiatry Res. 158, 335–343 (2008).
- Ochoa, S. et al. Do needs, symptoms or disability of outpatients with schizofrenie influence family burden? Soc. Psychiatry Psychiatr. Epidemiol. 43, 612–618 (2008).
Schizophrenia Research
Subjective and objective quality of life in schizofrenie.

Schizofrénia postihuje pacientov, opatrovateľov a spoločnosť. Často sú tými, kto trpí najviac, opatrovatelia.
Stiahnuť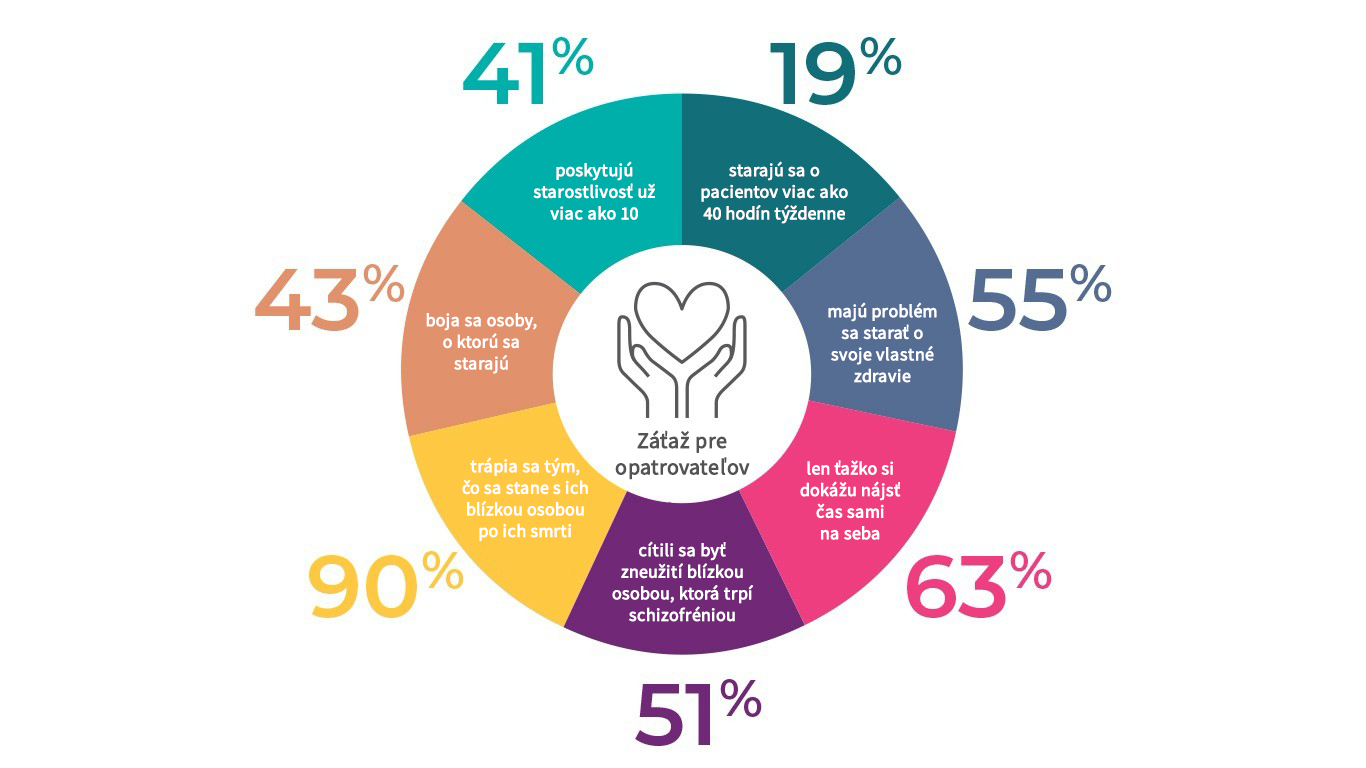
LIEK REAGILA A KAŽDODENNÉ FUNGOVANI…NÁŠ LIEK A KAŽDODENNÉ FUNGOVANIE
U pacientov so schizofréniou musí byť zmiernenie negatívnych symptómov sprevádzané zlepšením fungovania pU pacientov so schizofréniou musí byť zmiernenie negatívnych symptómov sprevádzané zlepšením fungovania pacienta, aby mohla byť zmena považovaná za klinicky rel
viac…LIEK REAGILA PRI LIEČBE AKÚTNEJ SCH…NÁŠ LIEK PRI LIEČBE AKÚTNEJ SCHIZOF…
Keď je stanovená diagnóza schizofrénie, musia lekári, pacienti a rodinní príslušníci urobiť dôležité rozhKeď je stanovená diagnóza schizofrénie, musia lekári, pacienti a rodinní príslušníci urobiť dôležité rozhodnutie o terapii. Aj keď si každý intuitívne uvedomuje
viac…