Krátky pohľad na schizofréniu
Obsah sekcie
Čo je to schizofrénia?
Schizofrénia je chronická psychická porucha, ktorá ovplyvňuje spôsob, akým človek posudzuje, vníma a správa sa. U ľudí so schizofréniou dochádza k poruchám vnímania sveta a vyjadrovania sa. Často sa zdá, že stratili kontakt s realitou, čo spôsobuje značné problémy im, ich rodinným príslušníkom a priateľom.
Ľudia so schizofréniou môžu mať problémy s rozoznávaním reality od fantázie. Môžu sa obávať, že im ostatní čítajú myšlienky a tajne im plánujú ublížiť. Môžu tiež počuť, vidieť, cítiť alebo sa dotýkať vecí, ktoré neexistujú. Inokedy môžu mať problémy s cítením, vnímaním a vyjadrovaním emócií. Keďže ich myšlienkový postup je zmenený, môžu mať problémy so sústredením alebo s rozhodovaním. Aj činnosti, ktoré ich predtým bavili, im už nemusia prinášať potešenie.
Tieto príznaky majú vážny vplyv na ich každodenné činnosti a vzťahy. Schizofrénia je menej častá ako iné psychické poruchy a trpí ňou približne 24 miliónov ľudí na celom svete, čo predstavuje 0,32 % svetovej populácie. Schizofrénia sa vyskytuje v podobnej miere u všetkých pohlaví, rás, etnických a sociálnych skupín.
Kedy sa objavujú príznaky?
Prvé príznaky schizofrénie sa zvyčajne u ľudí objavia v období neskorej puberty a začiatkom tridsiatich rokov. Muži a ženy majú rovnakú pravdepodobnosť vzniku tejto poruchy. U mužov sa príznaky objavujú skôr, od neskorej adolescencie až po začínajúcu dospelosť. U žien je vyššie riziko výskytu príznakov v neskorých 20. až skorých 30. rokoch. Táto porucha sa môže objaviť aj vo veku 45 – 50 rokov.
Vzhľadom na svoju širokú škálu prejavov je schizofrénia jednou z najkomplexnejších duševných porúch. Aj keď ide o chronickú poruchu, dá sa liečiť liekmi. Z dlhodobého hľadiska môže život ľudí s týmto ochorením výrazne zlepšiť psychoterapia a psychosociálna liečba.
Aké sú rizikové faktory schizofrénie?
Za posledných niekoľko desaťročí sme sa o schizofrénii naučili veľa. Avšak, presný pôvod tejto poruchy nie je známy. Vedci sa domnievajú, že by to mohlo byť spôsobené interakciou medzi génmi a faktormi prostredia.
Gény zohrávajú pri schizofrénii veľmi dôležitú úlohu. Štúdie naznačujú, že sa na tom môže podieľať mnoho rôznych génov, príčinou poruchy však nie je jediný gén.
Je tiež jasné, že gény nie sú priamou príčinou schizofrénie. Ide skôr o to, že podporujú náchylnosť jednotlivcov na vznik tohto ochorenia.
Existujú aj dôkazy o genetickej predispozícii – zdieľanie rovnakej DNA s človekom, ktorý má schizofréniu, zvyšuje pravdepodobnosť jej vzniku. Ak ide o blízkeho príbuzného, riziko je 15-krát vyššie. Ak je však týmto príbuzným jednovaječné dvojča, riziko sa zvyšuje na približne 50 %.
Vývinové faktory a faktory prostredia sú chudoba, stres, vírusy, toxíny, problémy s výživou pred narodením, ako aj tehotenské a pôrodné komplikácie. Rizikové faktory môžu predstavovať aj život v oblasti s hustou populáciou alebo rodinné zázemie definované zneužívaním a traumou, ako aj stresujúce skúsenosti so šikanovaním.
Dospievanie sa považuje za zlomový bod vo vývoji schizofrénie. Počas tohto obdobia telesného vývoja prechádza mozog viacerými zmenami, pretože dospieva. V prípade zraniteľných ľudí môžu tieto zmeny vyvolať psychotické epizódy.
Užívanie psychoaktívnych látok sa tiež považuje za rizikový faktor pri vzniku schizofrénie, najmä v období dospievania. Podľa všetkého sa na vzniku tejto poruchy priamo podieľa napríklad marihuana v kombinácii s ďalšími vyššie uvedenými rizikovými faktormi.
Ako schizofrénia ovplyvňuje mozog?
Schizofrénia má širokú škálu symptómov. Aby sme pochopili tieto príznaky, musíme sa najprv pozrieť na to, čo sa deje v mozgu človeka s touto poruchou. Výskum ukázal, že u ľudí so schizofréniou mozgové bunky pracujú a komunikujú medzi sebou inak.
ÚLOHA NEUROTRANSMITEROV
Neurotransmitery sú chemickí poslovia, ktorí prenášajú informácie medzi mozgovými bunkami. Príliš veľa alebo príliš málo týchto poslov má vplyv na celkové fungovanie mozgu. Jedným z najviac skúmaných neurotransmiterov pri schizofrénii je dopamín, nazývaný tiež ako neurotransmiter „dobrej nálady“, ktorý zohráva dôležitú úlohu pri myslení, vnímaní a motivácii. Pri schizofrénii môže príliš veľa dopamínu v niektorých častiach mozgu viesť k halucináciám alebo bludom. Na druhej strane, nedostatok dopamínu v iných častiach mozgu môže vysvetľovať nedostatok motivácie a energie, ktorý je typický pre schizofréniu. Dôležitú úlohu môžu zohrávať aj iné neurotransmitery, napríklad GABA, glutamát a sérotonín (nazývaný aj „neurotransmiter šťastia“).
Tieto zmeny môžu vysvetľovať príznaky, ako je oneskorenie pamäte, problémy s prepínaním medzi úlohami alebo pocit nesústredenosti. Môžu byť tiež príčinou zlého úsudku alebo nepredvídania dôsledkov.
SIEŤ PREDVOLENÉHO REŽIMU
Niektoré oblasti v mozgu sa aktivujú, keď necháme svoje myšlienky voľne plynúť. To nám umožňuje snívať a spracovávať myšlienky a spomienky. Vedci to nazývajú „predvolený režim“ (default mode) a oblasti mozgu, ktoré sa na ňom podieľajú, „sieť predvoleného režimu“ (default mode network). U ľudí so schizofréniou sú tieto oblasti takmer nepretržite v nadmernej prevádzke. To im sťažuje pozornosť alebo zapamätanie si informácií.
Aké sú príznaky schizofrénie?
1. POZITÍVNE PRÍZNAKY
Pozitívne príznaky (často nazývané „psychotické príznaky“) sú myšlienky a prejavy, ktoré nie sú prítomné u zdravých ľudí. Môže byť prítomných niekoľko pozitívnych príznakov naraz. Patria medzi ne:
HALUCINÁCIE: počutie, videnie alebo cítenie vecí, ktoré nie sú skutočné a ktoré ostatní nie sú schopní vnímať. Môžu zahŕňať počutie zvukov, hudby, šepotu alebo hlasov, videnie predmetov, zábleskov alebo osôb, vnímanie textúr alebo predmetov, vnímanie chutí alebo vône vecí. Najčastejšie halucinácie zahŕňajú počutie hlasov, ktoré často kritizujú alebo sa vyhrážajú, zvyčajne vo forme dialógu. Tieto hlasy môžu človeku hovoriť, aby robil veci, ktoré by inak nerobil.
BLUDY: nevyvrátiteľné falošné presvedčenia, ktoré ostatní nezdieľajú a môžu sa javiť ako bizarné. Ľudia so schizofréniou sa často domnievajú, že sú prenasledovaní alebo špehovaní. Inokedy veria, že im ostatní čítajú myšlienky alebo že majú zvláštnu moc či schopnosti. Môže sa vyskytnúť niekoľko typov bludov naraz.
PORUCHY MYSLENIA A REČI zahŕňajú zmätenú a neusporiadanú reč a myslenie. Pacienti sa často zastavujú uprostred vety. Môžu tiež spájať slová bez logického významu, hovoriť o veciach, ktoré s témou nesúvisia alebo preskakovať z jednej myšlienky na druhú. Ich reč sa tak môže stať ťažko zrozumiteľnou.
BIZARNÉ SPRÁVANIE sa môže prejavovať v rôznych formách, od detinského správania až po neočakávané rozrušenie. Niekedy môže človek zaujať bizarné držanie tela alebo používať nadmerné pohyby. Môže tiež vzdorovať pokynom alebo vôbec nereagovať.
2. NEGATÍVNE PRÍZNAKY
Negatívne príznaky zahŕňajú myšlienky a správanie, ktoré schizofrénia potláča alebo znemožňuje, ako napríklad motiváciu alebo schopnosť vyjadrovať emócie. V porovnaní s pozitívnymi sa tiež ťažšie liečia. Medzi negatívne príznaky patria:
ZNÍŽENÉ PREJAVY EMÓCIÍ (nazývané tiež „emocionálne otupenie“ alebo „emocionálne sploštenie“): ovplyvňuje reč, mimiku a dokonca aj pohyb. Reč človeka sa stáva jednotvárna, s tupým, monotónnym hlasom. Jeho tvár nevykazuje žiadne emócie a môže sa dokonca vyhýbať očnému kontaktu.
ZNÍŽENÁ SCHOPNOSŤ REČI (nazývané tiež „alógia“): reč je obmedzená a veľmi chudobná. Odpovede môžu byť oneskorené a môžu obsahovať krátke alebo jednoslovné vety. To vytvára dojem vnútornej prázdnoty.
ZNÍŽENÁ SCHOPNOSŤ PREŽÍVAŤ POTEŠENIE (nazývaná tiež „anhedónia“): malý alebo žiadny záujem o činnosti, ktoré kedysi prinášali radosť. Tieto činnosti zahŕňajú počúvanie hudby, záhradkárčenie alebo dokonca jedenie. Ovplyvnené môžu byť aj pocity voči blízkym.
NEDOSTATOK MOTIVÁCIE (nazývaný tiež „abúlia“): výrazne znížený pocit motivácie a zmyslu. Prejavuje sa aj ako neschopnosť realizovať plány. Je dôležité poznamenať, že tieto prejavy sú spôsobené poruchou, a nie nedostatočnou silou vôle.
SOCIÁLNE STIAHNUTIE SA (alebo „asocialita“): znížený záujem o vytváranie blízkych vzťahov s ostatnými. To vedie k výraznému zníženiu sociálnych interakcií.
3. KOGNITÍVNE PRÍZNAKY
Kognitívne príznaky ovplyvňujú myslenie a náladu ľudí so schizofréniou a vedú k zhoršeniu výkonov v škole a v práci. Zvyčajne sa objavujú pred pozitívnymi príznakmi a často sú prítomné aj po ich odznení.
Medzi kognitívne príznaky patria problémy s pozornosťou, koncentráciou a pamäťou. Ľudia so schizofréniou majú ťažkosti s učením sa nových vecí alebo so spracovaním informácií, aby sa mohli rozhodovať. Môžu mať tiež problémy so sústredením a pozornosťou, často kvôli halucináciám. Keďže nie sú schopní správne reagovať na okolie, často komunikujú čo najmenej.
Kognitívne príznaky sťažujú vykonávanie každodenných činností. V dôsledku toho môžu byť jedným z najviac vyčerpávajúcich aspektov schizofrénie.
Ľudia so schizofréniou si často neuvedomujú, že trpia touto poruchou. Tento nedostatok náhľadu, nazývaný aj „anozognózia“ môže spôsobiť, že ich liečba a starostlivosť o nich bude oveľa náročnejšia.
4. AFEKTÍVNE PRÍZNAKY
Popri uvedených príznakoch sa u ľudí so schizofréniou často vyskytujú aj afektívne príznaky, ako sú depresia a úzkosť. Depresia sa môže vyskytovať až u 80 % ľudí so schizofréniou a môže mať celý rad negatívnych dôsledkov: zvyšuje riziko opätovného návratu (relapsu), vedie k horšiemu sociálnemu fungovaniu a zhoršuje kvalitu života. Depresia tiež zvyšuje riziko samovraždy: takmer dve tretiny ľudí so schizofréniou, ktorí si siahli na život, to urobili počas depresívnych príznakov. Približne polovica ľudí so schizofréniou má samovražedné myšlienky a poruchy nálad, ktoré sú buď príznakom ochorenia, alebo sú dôsledkom stresu a sociálnych problémov spôsobených schizofréniou. Okrem toho má približne 30 % pacientov obsedantno-kompulzívne príznaky, ktoré sa prejavujú ako opakujúce sa, vtieravé a nežiaduce myšlienky, ktoré spôsobujú značné ťažkosti a depresiu.
Schizofrénia vykazuje tri fázy
Jej priebeh závisí od viacerých faktorov: kedy sa príznaky začnú prejavovať, aká je ich závažnosť a aké dlhé majú trvanie. Skoré príznaky sa často objavujú postupne a časom sa stávajú závažnejšími a zjavnejšími.
U jednotlivých osôb sa môžu vyskytnúť obdobia zhoršenia a zlepšenia príznakov. Obdobia zhoršenia príznakov sa nazývajú vzplanutia alebo relapsy. Liečbou sa väčšina týchto príznakov môže zmierniť alebo vymiznúť (najmä tie pozitívne). Remisia sa vzťahuje na obdobie bez príznakov alebo len s miernymi príznakmi.
Hoci sa priebeh ochorenia u jednotlivých osôb líši, je možné rozdeliť ho do troch odlišných fáz: prodromálna, akútna, a reziduálna.
1. PRODROMÁLNA FÁZA
Prodromálna znamená fázu „pred poruchou“. V tejto fáze, ktorá môže trvať 2 – 5 rokov, dochádza u jednotlivcov k zmenám, ktoré sú viditeľné pre rodinu a blízkych priateľov. Tieto zmeny zahŕňajú problémy s pamäťou a koncentráciou alebo nezvyčajné správanie a nápady. Môžu tiež vykazovať dezorganizovanú komunikáciu a klesajúci záujem o každodenné činnosti. U dospievajúcich sa tieto zmeny často prehliadajú, pretože sa považujú v tomto období za normálne. Pri spätnom pohľade je ľahšie interpretovať tieto príznaky ako varovné signály. V tom čase by však bolo veľmi ťažké odlíšiť ich od bežných príznakov puberty.
2. AKÚTNA FÁZA
Táto fáza je charakterizovaná výskytom psychotických príznakov, ako sú halucinácie, bludy a/alebo poruchy myslenia a reči, ale aj depresie alebo emocionálneho sploštenia. Prítomnosť týchto príznakov sa nazýva „psychóza“ a obdobie jej prejavu sa nazýva „psychotická epizóda“. Príznaky sa môžu objaviť postupne alebo náhle. Vo väčšine prípadov zostáva príčina neznáma. Vedci sa domnievajú, že prvý výskyt psychotických príznakov (nazývaný aj „prepuknutie“) môže byť spôsobený stresom. Ľudia, u ktorých sa takéto príznaky objavia, a ich rodinní príslušníci v tejto fáze zvyčajne vyhľadajú odbornú pomoc.
3. REZIDUÁLNA FÁZA
Predstavuje obdobie 6 – 18 mesiacov po akútnej fáze. V tejto fáze sa mnohé charakteristické psychotické príznaky zmierňujú. Niektoré reziduálne príznaky, ako sú halucinácie alebo funkčné poruchy, však môžu pretrvávať. Pozitívne príznaky môžu byť nahradené aj negatívnymi príznakmi, napríklad nedostatkom energie a stiahnutím sa zo spoločnosti. V mnohých prípadoch si ľudia v tomto období začnú uvedomovať svoje príznaky a naučia sa ich zvládať.
Aký má schizofrénia priebeh?
Hoci schizofrénia postihuje každého inak, podľa výskumov v tejto oblasti má priebeh ochorenia zvyčajne jednu z typických foriem znázornených v nasledujúcich štyroch schematických zobrazeniach možného priebehu schizofrénie a jej vplyvu na normálne fungovanie pacientov.
Ako ukazuje Obrázok 1, po akútnej prvej epizóde s psychotickými príznakmi môže u 22 % ľudí dôjsť k remisii, bez recidívy alebo funkčného zhoršenia v budúcnosti.
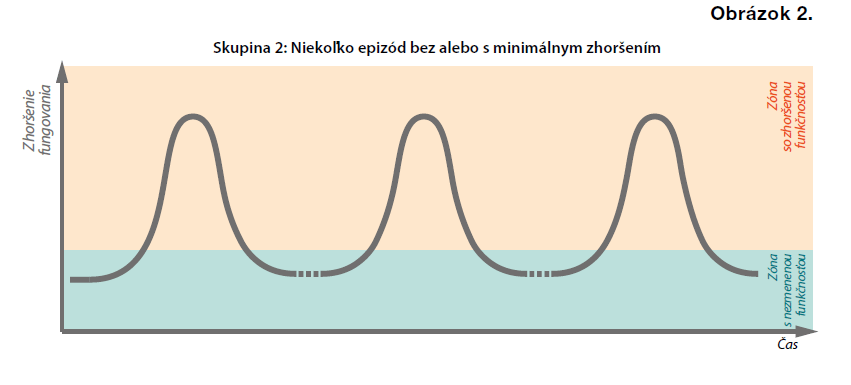
Z výskumu vyplýva, že v 35 % prípadov sa choroba vyvíja v epizódach, s niekoľkými psychotickými epizódami v nasledujúcich rokoch, ako je znázornené na Obrázku 2 nižšie. Tieto epizódy sú často vyvolané zvýšenou hladinou stresu. V niektorých prípadoch dochádza medzi jednotlivými epizódami k úplnej remisii s obnovením funkčnosti.
Približne u 8 % ľudí dochádza k čiastočnej remisii s oslabenými, ale pretrvávajúcimi príznakmi, ako ukazuje Obrázok 3. Tie môžu zahŕňať psychotické príznaky, negatívne príznaky, kognitívne poruchy a stratu normálneho fungovania.
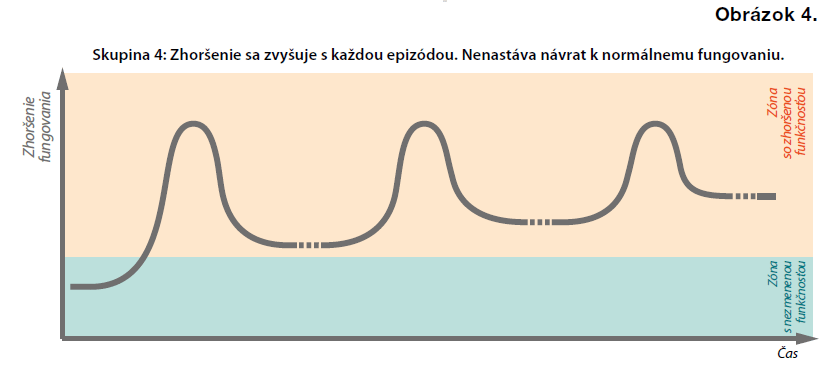
V ďalších približne 35 % prípadov sa choroba zhoršuje postupne a epizódy nie je možné identifikovať samostatne. Vizuálne znázornenie nájdete na Obrázku 4 nižšie.
Zdroje
- World Health Organization. (www.who.int) Webpage: Schizophrenia. 2022.
- Lewis SW, Buchanan RW. Fast Facts: Schizo- phrenia, Fourth Edition. Health Press; 2015.
- James SL, Abate D, Abate KH, Abay SM, Abbafati C, Abbasi N, et al. Global, regional, and national incidence, prevalence, and years lived with disability for 354 diseases and injuries for 195 countries and territories, 1990–2017: a systematic analysis for the Global Burden of Disease Study 2017. The Lancet. 2018 Nov 10;392(10159):1789–858.
- Gaebel W, Wölwer W. Themenheft 50 “Schizophrenie.” Robert Koch-Institut; 2010.
- Lindamer LA, Lohr JB, Harris MJ, McAdams LA, Jeste DV. Gender-relat- ed clinical differences in older patients with schizophrenia. J Clin Psychiatry. 1999 Jan;60(1):61–7; quiz 68–9.
- Roberts LW, Hales RE, Yudofsky SC. The American Psychiatric Associa- tion Publishing Textbook of Psychiatry. Seventh Edition. American Psychiat- ric Association Publishing; 2019.
- National Institute of Mental Health. Schizophrenia [Internet]. [cited 2020 Oct 4].Available from: https://www.nimh.nih.gov/health/topics/schizophrenia/index.shtml#part_145430
- Gaebel W, Hasan A, Falkai P. S3-Leitlinie Schizophrenie. Berlin: Springer-Verlag; 2019.
- Cunningham T, Hoy K, Shannon C. Does childhood bullying lead to the development of psychotic symptoms? A metaanalysis and review of prospective studies. Psychosis. 2016 Jan 2;8(1):48–59.
- Schizophrenia – Mental Health Disorders [Internet]. Merck Manuals Consumer Ver- sion. [cited 2020 Oct 4]. Available from: https://www.merckmanuals.com/home/ mental-health-disorders/schizophrenia-and-related-disorders/schizophrenia
- Ernest, D., Vuksic, O, Smith-Shepard, A., Webb, E. Schizophrenia. An information guide. Canada. Library and Archives Can- ada Cataloguing in Publication; 2017.
- Conley RR, Ascher-Svanum H, Zhu B, Faries D, Kinon BJ. The Burden of Depressive Symptoms in the Long-Term Treatment of Patients With Schizophrenia. Schizophr Res. 2007 February; 90(1-3): 186–197
- Harkavy-Friedman J. Risk Factors for Suicide in Patients With Schizophre- nia [Internet]. Psychiatric Times. [cited 2021 Jun 16]. Available from: https://www.psychiatrictimes.com/view/risk-fac- tors-suicide-patients-schizophrenia
- Tezenas du Montcel C, Pelissolo A, Schürhoff F, Pignon B. Obsessive-Com- pulsive Symptoms in Schizophrenia: an Up-To-Date Review of Literature. Curr Psychiatry Rep. 2019 Jul 1;21(8):64.
- Corcoran C, Walker E, Huot R, Mittal V, Tessner K, Kestler L, et al. The stress cascade and schizophrenia: etiology and on- set. Schizophr Bull. 2003;29(4):671–92.
- American Psychiatric Association. The American Psychiatric Association Practice Guideline for the Treatment of Patients With Schizophrenia. Third Edition. American Psychiatric Association Publishing; 2020.
- Andresen R, Oades L, Caputi P. The experience of recovery from schizophrenia: towards an empirically vali- dated stage model. Aust N Z J Psy- chiatry. 2003 Oct;37(5):586–94.
- Andreasen NC, Carpenter WT, Kane JM, Lasser RA, Marder SR, Weinberger DR. Remission in schizophrenia: proposed criteria and rationale for consensus. Am J Psychiatry. 2005 Mar;162(3):441-9.
- Bäuml J. Psychosen aus dem schizophrenen Formenkreis: Ein Ratgeber für Patienten und Angehörige. Berlin Heidelberg: Springer-Verlag; 2013.
- Schizophrenia.com. Schizophrenia Facts and Statistics. (http:// schizophrenia.com/szfacts.htm)